- Разлози за развој
- Патогенеза болести
- Клинички облици панаритијума
- Могуће компликације
- Лечење патологије
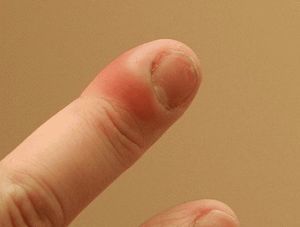 Акутна суппурација ткива прве фаланге прста назива се панаритиум. Најчешће се болест развија услед Стапхилоцоццус ауреус, који продире кроз кожу кроз мање лезије поред плоче нокта. Болест је често компликована и без квалитетног лечења доводи до флегмона. Да бисте избегли дубоке облике болести, требало би да одете лекару одмах након појаве симптома.
Акутна суппурација ткива прве фаланге прста назива се панаритиум. Најчешће се болест развија услед Стапхилоцоццус ауреус, који продире кроз кожу кроз мање лезије поред плоче нокта. Болест је често компликована и без квалитетног лечења доводи до флегмона. Да бисте избегли дубоке облике болести, требало би да одете лекару одмах након појаве симптома.
Разлози за развој
Панаритијум прста је неспецифичан упални процес бактеријског порекла. Обично га узрокују пиогени стафилококи. Стрептококи ређе изазивају патологију, али не може се искључити ни учешће других патогена у упали. Врло ретко се панаритијум развија под утицајем вируса херпеса.
Патогени продиру у људско тело искључиво путем оштећења на кожи. То потврђује историја пацијената. Сви они говоре о ињекцијама, посекотинама, нагњечењима на прстима, пре него што су се појавили први знакови упале.
У ризику су људи који су укључени у обраду површина од метала, дрвета и камена, а болест се често дијагностицира код рибара, као и људи који раде у предузећима за прераду рибе.
Много ређе, панацеја прста се појављује након озбиљне повреде: раздерање, лом или дробљење костију.
Следећи фактори доприносе развоју болести:
 недовољна или неправилна антисептичка обрада рана;
недовољна или неправилна антисептичка обрада рана;- маникир са инструментима који нису прошли дезинфекцију;
- сувише дубоко сечење ноктију;
- ношење уских ципела са лошом вентилацијом;
- присуство ендокринолошких болести;
- услови имунодефицијенције;
- хронични поремећаји циркулације у удовима.
Из кућанских разлога за развој патологије само 10-15% отпада на рачуне. Сви остали разлози повезани су са производним и професионалним опасностима.
Патогенеза болести
Панаритијум се сматра класичном инфекцијом која захтева хируршку интервенцију. Ова се патологија развија на исти начин као и обична упала.
Након што инфективни агент продре у кожу, активира се механизам упале, који прекида микроциркулацију у оближњим ткивима и доводи до едема.
Ћелије имуног система почињу да мигрирају на место инфекције. Неки од њих уништавају патогене бактерије, други избацују упалне посреднике. Све то доводи до стварања ексудата који садрже мртве ћелије имунолошког система и уништених микроба. Као резултат тога, катарална упала постаје гнојна.
Вриједно је напоменути да се патогенеза панаритијума на ножним прстима и рукама не разликује .
 Ако се упала појавила на прсту са плантарне или на длановној страни, упални процес ће се одмах почети помицати према унутра. Разлог за то је структурна карактеристика поткожног ткива на прстима. Подељено је на одвојене секције везивним ткивом. Стога се упала не шири на стране, већ прелази дубоко у себе. Ово такође одређује природу бола.
Ако се упала појавила на прсту са плантарне или на длановној страни, упални процес ће се одмах почети помицати према унутра. Разлог за то је структурна карактеристика поткожног ткива на прстима. Подељено је на одвојене секције везивним ткивом. Стога се упала не шири на стране, већ прелази дубоко у себе. Ово такође одређује природу бола.
Инфекција ако се не лечи, након неког времена, ухвати тетиве и њихове вреће, а затим прелази у кости и зглобове, брзо се ширећи у хоризонталном смеру. Ово представља озбиљну претњу развоју флегмонских четкица.
Срећом, то се дешава само ако пацијент одложи позив лекару, одбије терапију или се сам лечи.
Клинички облици панаритијума
Класификација болести заснива се на анализи дубине и локализације упалног процеса . У овом случају, лекари не узимају у обзир узрочника болести. У дијагнози је назначено само за разјашњење лечења.
Ова болест има 8 клиничких облика.
Кожни и поткожни
Кожни облик болести дијагностикује се када је упала локализована у дубоким слојевима дермиса. Резултирајући ексудат доводи до стратификације епидерме која се споља манифестује у облику равних везикула, унутар којих може постојати гнојна или серозна течност.
Пацијенти с овим обликом патологије готово никада не виде љекара. Чињеница је да се мјехурић отвара самостално или га сами пацијенти пробијају шкаром или маказама за нокте. Након евакуације његовог садржаја, упални процес опада.
Поткожни облик сматра се најчешћим, јер се најчешће открива током лечења пацијената.
 Лекари се обично морају носити са гнојним стадијем болести, када се жариште упале већ прешло у поткожно ткиво, али још није почело да се шири дубље.
Лекари се обично морају носити са гнојним стадијем болести, када се жариште упале већ прешло у поткожно ткиво, али још није почело да се шири дубље.
Прегледом се открива изражено отицање. Дакле, нагомилавање гноја достигло је критичне количине. Ускоро ће ексудат ући унутра и достићи тетиве. Поред тога, због едема долази до компресије нервних завршетака, што узрокује јаке болове. У неким случајевима пацијент осећа јаку зимицу.
Поткожни панаритијум готово никада не пролази сам. Ствар је у томе што се канал кроз који је инфекција продрла у ткива врло брзо затвара, а инфилтрат брзо иде дубоко.
Понекад се јавља мешовити облик патологије. Жаришта упале су истовремено у кожи и под њом.
Периунгуал анд субунгуал
Ако је упални процес локализован у периунгуалном гребену, то је периунгуални фелон. Кад особа воли да скида пешке, гризе нокте или пререзује нокатну плочу преглобоко, пре или касније ће развити прекршај.
Узгред, код новорођенчади се најчешће дијагностицира као периунгуални фелон. Чињеница је да неискусни родитељи, покушавајући да заштите дечију кожу од гребања, режу нокте што је могуће краће. Истовремено користе обичне маникирне маказе којима је лако оштетити кожу око нокта.
Овај облик болести манифестује се црвенилом и задебљањем периунгуалног гребена. Након неког времена, серозна течност почиње да цури из њих. Штавише, најчешће се не формира шупљина са гнојним садржајем. Болест замрзава у фази инфилтрације.
Ако се гнојна шупљина ипак формира, тада се њен садржај почиње ширити у свим правцима, што доводи до стварања неколико додатних џепова. Сваки од њих у будућности може се самостално отворити.
Са ширењем упалног процеса испод нокта, развија се секундарни суббунгуални панаритиум. Код продирања рана прста или прелома нокатне плоче формира се примарни фелон.
Нокт у оба облика упале заостаје за својим креветом. Пус почиње да цури испод њега.
Тетива и кост
Тетиве фелона у већини случајева се јављају други пут. Примарно формирање болести настаје само при веома дубоким оштећењима прстију.
Инфекција тетива најчешће се јавља с прогресијом поткожног панаритијума. Ексудат доспева у вагиналну кесу и изазива реактивну упалу. Касније трансудата постаје гнојна.
Симптоми панаритијума тетива:
 пацијентов прст је врло отечен;
пацијентов прст је врло отечен;- кожа је црвена;
- прст је стално у савијеном стању;
- уочени су знакови опијености;
- пацијент се жали на оштре болове.
Овај облик болести сматра се најтежим. Чак и правовременим лечењем, ретко се избегавају компликације.
Са упалом терминалне фаланге, може се развити панаритијум костију. Коштано ткиво на овом месту прста је прилично лабаво. У периостеум су пробијени многи судови. Ово осигурава лак продор инфективног агенса из упале која се налази изнад жаришта.
Обично се субнемални облик болести трансформише у коштани панаритијум. Ређе се патологија развија након отворених прелома и дробљења прста. Многи лекари с правом сматрају остеомијелитис коштаног панаритијума.
Симптоми овог облика болести укључују:
- повећање телесне температуре;
- дубока бол у фаланги;
- бол у прсту са аксијалним оптерећењем.
Ова врста патологије је опасна јер се пацијенти брзо навикавају на нелагоду и ограничени су на употребу алтернативне терапије. Ово увек доводи до тешких последица. Неки пацијенти чак развију сепсу.
Заједнички фелон
 Ова разноликост је ретка, али увек доводи до инвалидности пацијента . У њеној сржи није толико фелон, колико деструктивни гнојни артритис који се развија након оштећења прста на бочној површини зглоба. Мало је поткожног ткива, што омогућава инфекцији да брзо дође до зглобне врећице.
Ова разноликост је ретка, али увек доводи до инвалидности пацијента . У њеној сржи није толико фелон, колико деструктивни гнојни артритис који се развија након оштећења прста на бочној површини зглоба. Мало је поткожног ткива, што омогућава инфекцији да брзо дође до зглобне врећице.
Уз ову болест, пацијенти се жале на оштре болове у пределу упаљеног зглоба. Мобилност му је озбиљно ограничена, кожа је снажно хиперемична и врућа. Због натечености, кожа се може толико истегнути да нестају чак и најмањи набори.
Ако пацијент не прими правовремени третман, упала се шири на хрскавицу и кости. То ће неминовно довести до уништења зглоба.
Специјални облик
Ради се о пандактилитису . Овај облик болести се никада не јавља акутно, јер је обично резултат ширења инфекције са других врста панаритијума у суседна ткива. Штавише, пандактилност се може јавити без очигледних знакова локалне инфекције. То се догађа када је високо вирулентни патоген у стању да се брзо шири и ослобађа снажне токсине.
Симптоми пандактилитиса су увек јака интоксикација и лимфаденитис. Последњи снимају аксиларне лимфне чворове. Оштећени прст је натечен, а кожа на њему је плавкасто-љубичаста. На мјестима се могу појавити мале чиреве.
Могуће компликације
Са ширењем гнојно-упалног процеса изван првобитног фокуса, могу се развити компликације. Ово последње такође треба да укључи последице болести.
Следеће компликације се сматрају најопаснијим:
 Сепсис. Развија се када инфекција уђе у крвоток и проузрокује стварање гнојних жаришта у различитим органима. Врло често сепсу прати ДИЦ, у коме се у судовима формира више угрушака крви.
Сепсис. Развија се када инфекција уђе у крвоток и проузрокује стварање гнојних жаришта у различитим органима. Врло често сепсу прати ДИЦ, у коме се у судовима формира више угрушака крви.- Развој гнојног теносиновитиса. Узрок ове компликације је ширење инфекције на синовијалне кесице зглобова руке и подлактице.
- Флегмонска четка.
- Остеомијелитис карпалних костију.
- Васкуларна тромбоза са накнадним развојем исхемијске некрозе.
- Периферни лимфаденитис.
Све компликације се могу решити само квалификованим лечењем. Само-лечење неће бити само неефикасно, већ и опасно по здравље и живот.
Лечење патологије
Гнојно-инфламаторни процес у прсту може се лечити на 2 начина: лековима и хируршким захватима.
Лекови дају ефекат само у почетном стадијуму болести. Али чак иу овом случају, терапија лековима треба да се спроводи под надзором лекара. Са преласком болести у гнојни облик, лекови постају неефикасни. Неопходно је хируршко лечење.
Терапија лековима састоји се у употреби антибактеријских лекова широког спектра. Најчешће су то лекови пеницилина и цефалоспорина. Пацијенту морају бити прописани противупални лекови који имају аналгетски ефекат. Али ово није главни третман, већ помоћни.
 Добар ефекат у лечењу дају алкохолни облози који се примењују на захваћено подручје.
Добар ефекат у лечењу дају алкохолни облози који се примењују на захваћено подручје.
Хируршко лијечење састоји се у евакуацији гнојних садржаја и продукта некрозе изван гнојног фокуса. У врло напредним случајевима мора се ампутирати фаланкса или прст.
Брзина зарастања прста након панаритијума зависи од стадијума започетог лечења, његове комплетности и активности патогене флоре. Што пре пацијент ступи у контакт, брже се отарасите болести.